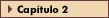 FIGURA 11-5 FIGURA 11-5
IncidÍncia de retinopatia diabťtica por duraÁ„o do diabetes. O percentual de pacientes que desenvolvem qualquer retinopatia diabťtica ou retinopatia diabťtica proliferativa ť apresentado como uma funÁ„o da duraÁ„o do diabetes tipo 1 em anos. Note que quase todos os pacientes apresentam alguma evidÍncia de retinopatia diabťtica uma vez que a duraÁ„o do diabetes seja maior que 15 anos. Alťm disto, a incidÍncia de retinopatia diabťtica proliferativa (RDP) ť insignificante nos primeiros 5 anos desde o inŪcio do diabetes, embora quase 60% dos pacientes acabem desenvolvendo RDP. Estas observaÁűes servem como o fundamento para as recomendaÁűes de cuidados clŪnicos referentes ao momento oportuno de uma avaliaÁ„o oftalmolůgica inicial, como detalhado na Figura 11-6. (Adaptado de Krolewski et al. [18].)
 FIGURA 11-6 FIGURA 11-6
Somente cerca de 25% dos pacientes com diabetes tipo 1 ter„o qualquer retinopatia apůs 5 anos, embora a maioria acabe por desenvolver a doenÁa (veja a Fig. 11-5) [19]. A prevalÍncia de RDP ť menor que 2% aos 5 anos. Para pacientes com a doenÁa tipo 2, entretanto, a data de inŪcio do diabetes freqŁentemente n„o ť conhecida com precis„o e, portanto, uma doenÁa mais grave poderŠ ser observada logo depois do diagnůstico. Atť 3% dos pacientes diagnosticados pela primeira vez depois dos 30 anos de idade poder„o ter edema macular clinicamente significativo ou RDP de alto risco na ocasi„o do diagnůstico inicial de diabetes [20]. Portanto, em pacientes com mais de 10 anos de idade, o exame oftŠlmico inicial ť recomendado a partir de 5 anos apůs o diagnůstico de diabetes mellitus tipo 1 e ao diagnůstico de diabetes mellitus tipo 2 [15]. O inŪcio de uma retinopatia com ameaÁa ŗ vis„o ť raro em crianÁas antes da puberdade, independentemente da duraÁ„o do diabetes; entretanto, se o diabetes for diagnosticado entre os 10 e 30 anos, uma retinopatia significativa poderŠ surgir num prazo de 6 anos [2]. A puberdade pode acelerar a progress„o da retinopatia. Portanto, a avaliaÁ„o oftŠlmica inicial ť recomendada num prazo de 3 a 5 anos a contar do diagnůstico, se o paciente tiver 10 anos de idade ou mais [15,21]. O inŪcio da puberdade estŠ ocorrendo progressivamente mais cedo e, conseqŁentemente, o momento oportuno para a avaliaÁ„o inicial das crianÁas encontra-se sob revis„o periůdica. A retinopatia diabťtica tambťm pode se tornar particularmente agressiva durante a gravidez em mulheres com diabetes [22]. Idealmente, pacientes com diabetes que estejam planejando uma gravidez devem ser submetidas a um exame dos olhos num prazo de 1 ano antes da concepÁ„o. Gestantes devem ser submetidas a um exame completo dos olhos no primeiro trimestre da gravidez. Um acompanhamento rigoroso durante toda a gravidez ť indicado, com exames subseqŁentes determinados pelos achados presentes no exame do primeiro trimestre. Esta diretriz n„o se aplica a mulheres que desenvolvem diabetes gestacional pois elas n„o se encontram sob risco maior de desenvolvimento de retinopatia diabťtica. (Adaptado de Aiello et al. [15].)
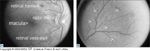 FIGURA 11-7 FIGURA 11-7
(Veja a Lâmina Colorida) Achados caracterŪsticos na retinopatia diabťtica n„o-proliferativa (RDNP). S„o mostrados os achados clŠssicos associados ŗ RDNP. A, A regi„o central da retina humana ť denominada mŠcula e ť responsŠvel pela vis„o detalhada. O olho direito deste paciente apresenta retinopatia diabťtica mŪnima e a retina ť normal, exceto por uma hemorragia retiniana isolada (heme retiniano). O disco ůptico estŠ localizado nasalmente ŗ mŠcula e os vasos retinianos emanam do disco ůptico e circundam a mŠcula. B, Hemorragias retinianas em mancha (setas) e microaneurismas, que s„o dilataÁűes saculares da parede do vaso. Estas lesűes s„o freqŁentemente duas das anormalidades mais precoces observadas clinicamente. O paciente tem uma RDNP grave quando se observam hemorragias e microaneurismas desta extens„o ou maior em todos os quatro quadrantes da retina.
 FIGURA 11-7 (Continuação) FIGURA 11-7 (Continuação)
C, AlteraÁűes de calibre venoso conhecidas como veias "em rosŠrio" (venous beading). Este achado freqŁentemente representa uma retinopatia mais avanÁada, como ť evidente nesta fotografia (setas). Dois ou mais quadrantes retinianos de quaisquer veias ''em rosŠrio" (n„o necessariamente t„o pronunciado como mostrado) significam RDNP grave. D, As setas apontam anormalidades microvasculares intra-retinianas (AMIRs). As AMIRs s„o anormalidades dentro da retina e podem ser um prenķncio de neovascularizaÁ„o retiniana inicial. As AMIRs est„o freqŁentemente associadas a uma RDNP mais avanÁada e apenas um ou mais quadrantes retinianos de AMIRs desta extens„o ou maior representam RDNP grave. Note que os achados clŪnicos associados ŗ RDNP grave podem, portanto, ser bem sutis. Quaisquer dois ou mais dos achados associados ŗ RDNP grave colocam o paciente na categoria muito grave de RDNP. (Painťis B, C e D do The Early Treatment Diabetic Retinopathy Study Research Group [23]; com permiss„o.)
voltar |