FIGURA 7-15 FIGURA 7-15
Patogęnese e características clínicas da doenįa cardíaca no diabetes. O risco de doenįa cardiovascular em pacientes com diabetes é duas a cinco vezes maior que em pessoas não-diabéticas [26]. No momento do diagnóstico de diabetes tipo 2, mais de 50% dos pacientes tęm doenįa arterial coronariana (DAC) preexistente [13]. Inúmeros fatores de risco contribuem para a disfunįão macrovascular no diabetes tipo 2. Alguns parecem relacionados com a resistęncia ā insulina e com a hiperinsulinemia que são características dos estágios iniciais do diabetes tipo 2, antes do início do esgotamento de células b pancreáticas e hiperglicemia patente. Estes incluem os diversos componentes da síndrome cardiovascular dismetabólica (ie, hipertensão, obesidade central, dislipidemia, intolerância ā glicose e anormalidades de coagulaįão) [5]. A doenįa cardíaca nos diabéticos pode resultar em isquemia miocárdica silenciosa ou se manifestar como angina, infarto do miocárdio ou insuficięncia cardíaca congestiva (miocardiopatia diabética). HDL lipoproteína de alta densidade; LDL lipoproteína de baixa densidade.
 FIGURA 7-16 FIGURA 7-16
A doenįa cardiovascular é a principal causa de mortalidade em pacientes com diabetes tipo 2. A comparaįão de dados do Joslin Study e Framingham Study mostra que o índice de mortalidade decorrente de doenįa arterial coronariana (DAC) dobra nos homens com diabetes e quase quadruplica nas mulheres com diabetes, em comparaįão com a populaįão não-diabética [27]. Além disto, na populaįão diabética, o controle glicęmico é um importante preditor de mortalidade por DAC e todos os eventos DAC [28].
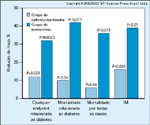 FIGURA 7-17 FIGURA 7-17
Reduįão de risco cardiovascular/de mortalidade com terapia intensiva em pacientes diabéticos. No estudo United Kingdom Prospective Diabetes Study (UKPDS), 5.102 pacientes com diabetes tipo 2 recém-diagnosticado foram acompanhados por uma média de 10 anos para determinar se a reduįão intensiva da glicose reduz as complicaįões cardiovasculares e microvasculares e também para determinar os benefícios e desvantagens das sulfoniluréias, metformina e insulina [8,9]. Os resultados do UKPDS demonstraram que, embora as complicaįões microvasculares sejam diminuídas em quase 25% pela reduįão da HbA1c para uma mediana de 7% (em comparaįão com 7,9% no grupo convencional), não houve nenhum efeito significativo sobre as complicaįões cardiovasculares, com uma reduįão não-significativa de apenas 16% no risco combinado de infarto do miocárdio (IM) fatal/não-fatal. Entretanto, uma análise epidemiológica revelou uma associaįão contínua entre o risco de complicaįões cardiovasculares e a glicemia, tal que para cada reduįão de um ponto percentual em HbA1c (eg, de 9% para 8%), houve uma reduįão de 25% nos óbitos relacionados ao diabetes, uma reduįão de 7% em mortalidade por todas as causas e uma reduįão de 18% em IM fatal/não-fatal.
No subgrupo de pacientes diabéticos obesos tratados com metformina, a reduįão intensiva de glicose com uma HbA1c mediana de 7,4% (em comparaįão com 8,0% no grupo convencional) estava associada a riscos significativamente reduzidos de óbitos relacionados ao diabetes, mortalidade por todas as causas e IM [9]. Porém, em um desfecho surpreendente, para aqueles pacientes diabéticos obesos neste subestudo que tiveram a adiįão de metformina ao tratamento existente com a sulfoniluréia, houve um aumento significativo inesperado na mortalidade por todas as causas e relacionada ao diabetes e nenhum efeito benéfico sobre os desfechos clínicos cardiovasculares ou microvasculares. No UKPDS, numa confirmaįão tranqüilizadora, um rígido controle da pressão arterial (144/82 versus 154/87 mm Hg) estava associado a reduįões significativas em virtualmente todos os desfechos clínicos cardiovasculares e microvasculares [10].  FIGURA 7-18 FIGURA 7-18
Reduįão de risco cardiovascular/de mortalidade com a terapia com ramipril em pacientes diabéticos. Em contraste com o estudo United Kingdom Prospective Diabetes Study, que estudou pacientes com diabetes recém-diagnosticado, o estudo MICRO-HOPE concluído recentemente randomizou 3.577 pacientes com diabetes tipo 2 de longa data (12 anos de duraįão) a um tratamento com placebo ou com ramipril (um inibidor da enzima conversora da angiotensina) [20]. O estudo foi interrompido 6 meses mais cedo (após 4,5 anos) porque 10 mg por dia de ramipril reduziu significativamente o risco de todos os desfechos cardiovasculares mensurados, inclusive infarto do miocárdio (IM) fatal e não-fatal, acidente vascular cerebral, nefropatia, mortalidade por todas as causas e mortalidade cardiovascular, em 22% a 37%. O benefício cardiovascular neste estudo foi maior que aquele atribuível ao pequeno decréscimo observado na pressão arterial e também aditivo āquele de agentes terapęuticos basais, que incluíram aspirina, agentes redutores de lípides e outros fármacos redutores de pressão arterial.
 FIGURA 7-19 FIGURA 7-19
Uma abordagem multifatorial do tratamento de doenįa cardiovascular no diabetes. Vários fatores de risco contribuem para a aterosclerose acelerada e doenįa arterial coronariana (DAC) prematura no diabetes. A pedra angular da prevenįão é uma intervenįão agressiva para identificar e modificar favoravelmente os fatores de risco estabelecidos, inclusive hiperglicemia, hiperlipidemia e hipertensão. Por causa do risco extremamente alto de doenįa macrovascular no diabetes, o National Cholesterol Education Program designou o diabetes como equivalente a risco de DAC e, portanto, nos pacientes com diabetes, a meta para o colesterol de lipoproteína de baixa densidade (LDL) deve ser <100 mg/dL; a meta para o colesterol da lipoproteína de alta densidade (HDL) deve ser >40 mg/dL nos homens e >50 mg/dL nas mulheres; e a meta de triglicérides deve ser <200 mg/dL [29]. Exceto se contra-indicada, todos os pacientes diabéticos elegíveis devem tomar aspirina diariamente. A importância das mudanįas no estilo de vida e da adesão estrita ās recomendaįões dietéticas e de exercícios deve ser enfatizada em todas as ocasiões. PA - pressão arterial; FPG glicose plasmática em jejum; PPG glicose plasmática pós-prandial.
voltar |