 FIGURA 9-1 FIGURA 9-1
Classificaçăo clínica de distúrbios hipoglicęmicos.
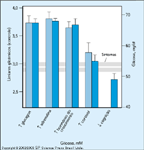 FIGURA 9-2 FIGURA 9-2
Limiares glicęmicos venosos arterializados médios de incrementos de níveis plasmáticos de glucagon, adrenalina, hormônio do crescimento e cortisol para sintomas de hipoglicemia e para comprometimento da funçăo cognitiva durante decrementos nos níveis plasmáticos de glicose em pacientes controle de dois estudos independentes. Barras azul-claras representam dados de um relato por Series em 1995 [2]; barras azul-escuras representam dados de um capítulo de Series em 1989 [3]. Barras de erro săo o limite superior do erro padrăo. (Adaptado de Cryer [4].)
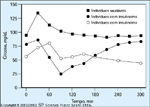 FIGURA 9-3 FIGURA 9-3
Respostas de glicose plasmática a uma refeiçăo mista. Quadrados representam respostas em pessoas saudáveis; círculos abertos (perfil de hipoglicemia em jejum) e fechados (perfil de hipoglicemia pós-prandial) representam respostas em pessoas com insulinoma. É infreqüente encontrar hipoglicemia pós-prandial com retomada espontânea de normoglicemia em pacientes com esta afecçăo. Portanto, a categorizaçăo de pacientes pela cronologia dos sintomas hipoglicęmicos pode năo ser útil para o diagnóstico de causa do distúrbio hipoglicęmico. (Adaptado de Service [2].)
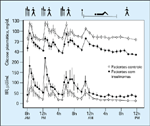 FIGURA 9-4 FIGURA 9-4
Mediçőes seriadas de glicose e insulina plasmáticas foram realizadas em pacientes controle e pacientes com insulinoma. Embora os níveis plasmáticos de glicose tenham aumentado após a ingestăo de refeiçăo (representada pelo símbolo de faca, garfo e colher), eles declinaram a níveis hipoglicęmicos no estado pós-absortivo e durante o jejum. Os insulinomas foram persistentemente hiperinsulinęmicos nos estados absortivo, pós-absortivo e jejum (o símbolo de caminhada representa exercícios e o símbolo de posiçăo reclinada representa o sono) IIR — insulina imunorreativa. (Adaptado de Service e Nelson [5].)
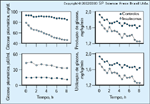 FIGURA 9-5 FIGURA 9-5
O turnover de glicose foi mensurado isotopicamente em pacientes controle e pacientes com insulinoma durante privaçăo de comida. Os pacientes com insulinomas tornaram-se hipoglicęmicos primariamente como resultado da produçăo diminuída de glicose, mais que pela utilizaçăo aumentada de glicose. Portanto, o efeito primário da hiperinsulinemia persistente em pacientes com insulinomas é desativar a produçăo hepática de glicose. (Adaptado de Rizza et al. [6].)
 FIGURA 9-6 FIGURA 9-6
(veja a Lâmina Colorida) A fruta ackee na sua forma verde (esquerda) e forma madura (direita). A árvore de ackee, nativa da África ocidental, foi introduzida na Jamaica em 1778 por Thomas Clarke. Na Jamaica, é considerada um alimento básico da dieta. Na África ocidental e Jamaica é fato amplamente conhecido que a fruta pode ser venenosa durante determinados estágios de seu desenvolvimento.
Surtos de um distúrbio habitualmente chamado mal do vômito jamaicano tendem a ocorrer durante os meses mais frios do ano, quando outros alimentos săo escassos e a fruta ainda está verde. As principais características clínicas desta afecçăo, causada pela ingestăo de uma fruta ackee verde, incluem o início repentino de vômitos e de violentas ânsias de vômitos, que é precedido por um mal-estar epigástrico generalizado que dura de 2 horas a 3 dias. Após um período de prostraçăo que dura em média 10 horas, pode ocorrer o segundo acesso de vômitos, seguido por convulsőes e, ŕs vezes, morte. O achado mais notável é uma acentuada hipoglicemia. Pessoas bem-alimentadas podem jamais desenvolver manifestaçőes da doença, ao passo que aquelas com uma desnutriçăo crônica, especialmente crianças entre 2 e 5 anos de idade, săo bem mais propensas a se tornarem sintomáticas. As hipoglicinas A e B medeiam a enfermidade: elas inibem o transporte de ácidos graxos de cadeia longa para dentro da mitocôndria, suprimindo desta maneira sua oxidaçăo e resultando na depressăo da neoglicogęnese [3].  FIGURA 9-7 FIGURA 9-7
Protocolo para jejum prolongado de 72 horas.
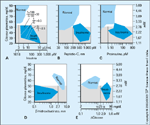 FIGURA 9-8 FIGURA 9-8
Limites dos níveis plasmáticos de insulina (A), peptídio-C (B), proinsulina (C) e b-hidroxibutirato (D) e alteraçőes nos níveis plasmáticos de glicose (E) em resposta a glucagon intravenoso, de acordo com 1) níveis plasmáticos de glicose ao final de um jejum de 72 horas em 25 pacientes controle e 2) o ponto em que as características da tríade de Whipple foram obseradas em 40 pacientes com insulinomas histologicamente confirmadas. As áreas sombreadas representam níveis plasmáticos de glicose (50 mg/dL [2,8 mmol/L]). As linhas verticais representam critérios diagnósticos para insulinoma: nível de insulina de pelo menos 3 microunidades por mL (18 pmol/L), nível de peptídio-C de pelo menos 200 pmol/L, nível de proinsulina de pelo menos 5 pmol/L, b-hidroxibutirato de 2,7 mmol/L ou menos e alteraçăo no nível de glicose de pelo menos 25 mg/dL (1,4 mmol/L). As razőes entre glicose e insulina năo tęm utilidade diagnóstica.
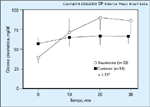 FIGURA 9-9 FIGURA 9-9
Respostas de glicose plasmática ao glucagon, 1 mg, administrado intravenosamente ao final do jejum prolongado (0 minuto). Estas respostas săo maiores em pacientes com insulinoma que em pacientes controle. A lógica deste procedimento é que a insulina é glicogęnica e antiglicogenolítica e, portanto, resulta na persistęncia de glicogęnio hepático apesar do jejum. Pacientes com hipoglicemia mediada pela insulina tęm um incremento máximo de pelo menos 25 mg/dL acima dos níveis plasmáticos de glicose em fim de jejum, enquanto os outros (pacientes controle ou aqueles com hipoglicemia năo-mediada pela insulina cujo glicogęnio hepático foi depletado pelo jejum) tęm incrementos menores [7]. Barras de erro representam o desvio padrăo. (Adaptado de Service e Nelson [5].)
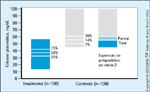 FIGURA 9-10 FIGURA 9-10
Níveis plasmáticos de glicose ao final de um jejum de 72 horas. O painel amarelo representa a faixa (57 a 44 mg/dL) ao término do jejum prolongado de 72 horas (tríade de Whipple) em 100 pacientes com insulinoma (o jejum foi encerrado bem antes do ponto de 72 horas por causa da ocorręncia de hipoglicemia sintomática confirmada bioquimicamente). Săo também mostrados o 75o percentil (42 mg/dL), o 50o percentil (38 mg/dL) e o 25o percentil (33 mg/dL). O painel vermelho mostra os níveis plasmáticos de glicose no ponto de 72 horas em 100 pacientes controle que se submeteram ao jejum de 72 horas. Trinta e seis por cento dos pacientes tiveram um nível plasmático de glicose de 60 mg/dL ou menos, 14% tiveram um nível de 55 mg/dL ou menos e 7% tiveram um nível de 50 mg/dL ou menos. Dois pacientes tiveram níveis plasmáticos terminais de glicose de 44 mg/dL. O painel azul representa a supressăo de polipeptídios de células b nas pessoas normais ao final do jejum de 72 horas. Um ou dois dos tręs polipeptídios de célula b (insulina, peptídio-C e proinsulina) foram suprimidos abaixo de nossos critérios diagnósticos para hiperinsulinemia na faixa de 60 a 55 mg/dL e todos os tręs foram suprimidos quando o nível plasmático de glicose era menor ou igual a 55 mg/dL.
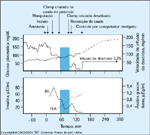 FIGURA 9-11 FIGURA 9-11
Pâncreas artificial. O Biostator (Life Science Instruments, Elkhart, Indiana) tem sido usado por alguns médicos para manter euglicemia no período pré-operatório e intra-operatório. Uma reduçăo na velocidade de infusăo de glicose após a remoçăo do insulinoma indica que todo o tecido hiperfuncionante foi removido. Um enfoque alternativo é conduzir mediçőes seriadas freqüentes dos níveis plasmáticos de glicose na sala cirúrgica. Os pacientes săo levados ŕ sala cirúrgica sem infusăo de glicose e permite-se que o nível plasmático de glicose diminua a uma faixa modestamente hipoglicęmica. Após a remoçăo do tumor, pode-se esperar um aumento no nível plasmático de glicose nos primeiros 30 minutos na maioria dos pacientes. Em alguns pacientes, o nível plasmático de glicose é crescente como resultado do estresse antes da remoçăo do tumor. Também após a remoçăo do tumor, a inclinaçăo da elevaçăo no nível de glicose aumenta nitidamente. FFA — free fatty acids [ácidos graxos livres]; IRI — índice de resistęncia ŕ insulina. (Adaptado de Kudlow et al. [8].)
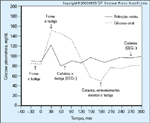 FIGURA 9-12 FIGURA 9-12
O teste oral de tolerância ŕ glicose. Este teste tem sido usado para avaliar pacientes com suspeita de hipoglicemia reativa. Infelizmente, este teste năo tem nenhuma utilidade pois um alto percentual de pessoas normais tem um nadir pósteste oral de glicose de 50 mg/dL ou menos. A avaliaçăo preferencial é um teste de refeiçăo mista. Como mostra esta figura, os sintomas individuais ocorreram durante todo o teste oral de tolerância ŕ glicose, tanto no nadir como no apogeu. Além disto, os sintomas estavam presentes durante o teste de refeiçăo mista quando năo foi observada nenhuma evidęncia de hipoglicemia. Estas observaçőes fornecem uma evidęncia forte de que os sintomas năo poderiam ser atribuídos ŕ hipoglicemia. EEG — eletroencefalograma. (Adaptado de Service [3].)
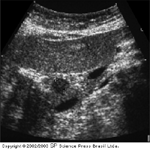 FIGURA 9-13 FIGURA 9-13
Hipoecogenicidade de insulinomas. A característica ultra-sonográfica do insulinoma é a hipoecogenicidade. O insulinoma é marcado com cruzes brancas e é nitidamente hipoecogęnico em contraste com o tecido circundante.
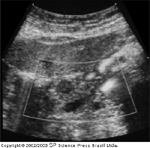 FIGURA 9-14 FIGURA 9-14
(veja a Lâmina Colorida)
Hipoecogenicidade de insulinomas. Análise de Doppler colorido mostra a hipervascularidade do insulinoma observado na Figura 9-13.
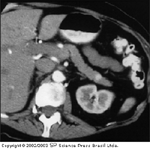 FIGURA 9-15 FIGURA 9-15
Insulinoma. Um insulinoma de 0,8 cm é observado na fase arterial da varredura em tomografia espiral computadorizada, que foi obtida por agente de fase tripla.
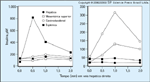 FIGURA 9-16 FIGURA 9-16
O teste de estimulaçăo arterial seletiva com cálcio arterial. Este é, ao mesmo tempo, um procedimento de localizaçăo (na verdade, uma regionalizaçăo) e um teste dinâmico. O princípio deste procedimento é que células b hiperfuncionantes liberam insulina em resposta ŕ injeçăo de uma pequena dose de cálcio por via intra-arterial, ao passo que o mesmo năo acontece com as células b normais. Durante este procedimento, o nível de insulina é mensurado antes e em seqüęncias fixas de tempo após a injeçăo de 0,025 mEq de cálcio por kg de peso corpóreo, seqüencialmente nas artérias esplęnica, gastroduodenal e mesentérica superior. Um incremento de duas a tręs vezes no nível de insulina na veia hepática direita indica células b hiperfuncionantes — insulinoma ou ilhotas hipertróficas — na distribuiçăo arterial da artéria injetada. No painel esquerdo, a resposta positiva após injeçăo na artéria esplęnica indica que células b hiperfuncionantes (supostamente um insulinoma) estăo presentes na cauda do pâncreas. No painel direito, as respostas positivas ŕs injeçőes nas artérias mesentérica superior e gastroduodenal sugerem que é provável que o insulinoma esteja na cabeça do pâncreas. (Adaptado de Doppman et al. [9].)  FIGURA 9-17 FIGURA 9-17
Valores de hemoglobina glicosilada (medidos por cromatografia de afinidade) para pacientes controle avaliados quanto a distúrbio hipoglicęmico e insulinomas potenciais, alguns dos quais foram tratados com diazóxido. Embora os valores de hemoglobina glicosilada sejam menores em pacientes com insulinoma que em pacientes controle, a sobreposiçăo de valores é grande demais para permitir que seja estabelecido um nível diagnóstico. Vinte e cinco por centos dos pacientes com insulinoma apresentaram valores de hemoglobina glicosilada de 4,1% ou menos; este foi o limite inferior de valores observados nos pacientes controle. (Adaptado de Hassoun et al. [10].)
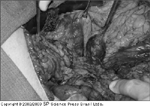 FIGURA 9-18 FIGURA 9-18
(Veja a Lâmina Colorida) Insulinomas. Os insulinomas variam em tamanho, de alguns milímetros até vários centímetros. A mediana é de 1,5 cm. Esta figura mostra um tumor de 4 cm. Numa grande série de pacientes (n = 224) observados na Mayo Clinic de 1927 a 1986 [11], 86,6% dos pacientes tiveram um tumor isolado benigno, 5,9% tiveram tumores malignos, 8,9% tiveram múltiplos tumores e 7,6% tiveram síndrome do tipo neoplasias endócrinas múltiplas. A incidęncia estimada na populaçăo norte-européia é de 4 casos por 1 milhăo de paciente ano. A idade mediana na série da Mayo Clinic foi de 47 anos (faixa, 8 a 82 anos) e 59% dos pacientes eram mulheres. Durante o período do estudo, um paciente teve hiperplasia de ilhota.
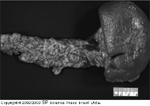 FIGURA 9-19 FIGURA 9-19
(veja a Lâmina Colorida) Remoçăo do pâncreas distal e baço em um paciente com múltiplos tumores de célula de ilhota como parte da síndrome de neoplasias endócrinas múltiplas (MEN – multiple endocrine neoplasia) I. O insulinoma constitui o segundo tumor pancreático mais comum na síndrome MEN I. Em um estudo da Mayo Clinic [11], mais de 50% dos pacientes com insulinoma como parte da síndrome MEN I tiveram múltiplos tumores. As endocrinopatias associadas foram primariamente hiperparatireoidismo, prolactinoma, gastrinoma e doença de Cushing. A abordagem cirúrgica convencional é enuclear os tumores na cabeça do pâncreas e, se estiverem presentes tumores no restante do pâncreas, conduzir uma pancreactomia parcial.
 FIGURA 9-20 FIGURA 9-20
(veja a Lâmina Colorida) Tecido pancreático revelando pâncreas exócrino normal no lado direito da figura. O lado esquerdo da figura mostra um tumor de células de ilhota composto de células uniformes com núcleos redondos e citoplasma eosinofílico. O tumor é altamente vascular e pequenos aglomerados de hemácias estăo presentes em todo o neoplasma. Năo foram identificadas figuras mitóticas e năo há crescimento invasivo do neoplasma. Estes achados sugerem que este tumor é provavelmente benigno. (Hematoxilina e eosina; aumento original, X6.).
 FIGURA 9-21 FIGURA 9-21
(veja a Lâmina Colorida) Aumento maior de um tumor de células de ilhota produtoras de insulina após imunocoloraçăo. A, Tecidos pancreáticos exócrinos e endócrinos normais. Uma célula de ilhota que se cora positivamente para insulina está presente no meio do tecido exócrino pancreático. B, Um insulinoma com uma forte e difusa imunorreatividade positiva após coloraçăo com um anticorpo contra insulina. As células tumorais revelam coloraçăo citoplasmática granular difusa. A coloraçăo em azul dos núcleos provém da contracoloraçăo com hematoxilina (X40).
 FIGURA 9-22 FIGURA 9-22
(veja a Lâmina Colorida)
Hiperplasia de ilhota/nesidioblastose, uma rara causa de hipoglicemia hiperinsulinęmica em adultos. Esta lâmina mostra ilhotas grandes imunocoradas com insulina, bem como duas células b brotando do ducto acinar. Estas últimas săo características de nesidioblastose [12]. (X150)
 FIGURA 9-23 FIGURA 9-23
(veja a Lâmina Colorida)
Hiperplasia de ilhota/nesidioblastose. Quando existe a suspeita de que a hipoglicemia hiperinsulinęmica de um adulto é causada por uma hiperplasia de ilhota/nesidioblastose e um insulinoma năo puder ser identificado por ultra-sonografia intra-operatória ou mobilizaçăo completa e palpaçăo do pâncreas, indica-se uma pancreatectomia parcial orientada por gradiente. Neste paciente, um teste de estimulaçăo arterial seletiva de cálcio indicou células b hiperfuncionantes na regiăo das artérias esplęnica e gastroduodenal. Como resultado, foi realizada uma ressecçăo ŕ direita da veia mesentérica superior [12].
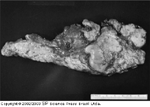 FIGURA 9-24 FIGURA 9-24
(veja a Lâmina Colorida)
Carcinoma de célula de ilhota no corpo do pâncreas. A cauda do pâncreas está ŕ direita. O tumor tem uma aparęncia mais pálida que o pâncreas circundante. Além disto, o tumor envolve nódulos adjacentes, mostrados na parte inferior do tecido ressecado. Em geral, carcinomas de célula de ilhota săo maiores que tumores benignos e metastatizam regionalmente aos nódulos. A expectativa de vida de pacientes com carcinoma de célula de ilhota é consideravelmente maior que a de pacientes com carcinoma pancreático de célula acinar [11].
 FIGURA 9-25 FIGURA 9-25
(veja a Lâmina Colorida)
Insulinoma solitário com diâmetro ligeiramente menor que 2 cm incrustado na cauda do pâncreas. O ducto pancreático está adjacente ao tumor e a proximidade do tumor com o ducto obrigou uma pancreactectomia distal. Os insulinomas săo castanho-avermelhados ou acinzentados, o que os diferencia do tecido pancreático normal. Neste caso, o tumor é castanho-avermelhado. Estes tumores também tęm uma consistęncia mais firme que o tecido pancreático normal.
voltar |